最新进展:无创胚胎植入前染色体筛查尚不适用于临床检测

本周分享文献:Noninvasive preimplantation genetic testing for aneuploidy exhibits high rates of deoxyribonucleic acid amplification failure and poor correlation with results obtained using trophectoderm biopsy,于2021年6月1日发表在Fertility and Sterility (IF=7.329) 上。

胚胎植入前非整倍体的遗传学检测 (PGT-A) 和滋养外胚层 (TE) 活检,是生育实践中广泛使用的工具。最近,提出了一种替代标准滋养外胚层活检的方法,并受到了越来越多的关注。这种替代技术被开发来用于分析胚胎释放到周围培养基中的脱氧核糖核酸 (DNA),即无创PGT-A (niPGT-A)。使用niPGT-A来代替传统的TE活检,尚未在临床中得到正式评估。该研究试图开始进行niPGT-A的临床验证过程,这包括了在临床环境中使用niPGT-A来确定DNA扩增失败的频率,并评估影响niPGT-A扩增失败的可能因素,如暴露于培养基的时间和基于TE活检结果的倍性状态。此外,本研究评估了niPGT-A和传统PGT-A之间有差异结果的频率以及胚胎移植后的临床结局。

研究路线
◆ 这项前瞻性队列研究评估了从2019年7月至2020年5月期间在新泽西州生殖医学协会接受IVF (体外受精) 刺激周期和卵胞浆内单精子注射的患者的培养基和TE活检样本。有关冷冻胚胎移植和分娩过程中的妊娠临床监测,一直持续到2020年10月。图1为该研究样本处理的示意图。

详见原文图1:详细说明使用培养基对niPGT-A进行样本处理和对TE活检的标准PGT-A分析的流程图
研究结果
◆ DNA扩增失败率
对35名同时接受niPGT-A和TE活检患者的166个囊胚,进行了DNA扩增失败率的评估。对于通过TE活检并使用现代PGT-A和进行常规临床护理的样本,166个胚胎均成功进行了扩增 (100%)。在进行niPGT-A之后,37.3% (62/166) 的胚胎未能扩增,而62.7% (104/166) 的胚胎DNA扩增成功。
◆ 基于暴露于培养基的持续时间的DNA扩增
较短暴露于培养基的时间,与niPGT-A较高的DNA扩增失败率显著相关。niPGT-A的DNA扩增失败率,随着囊胚形成的延迟而降低。在第6天达到囊胚期的胚胎中,32.7% (34/104) 的DNA扩增失败。在培养第7天达到囊胚期的28个胚胎中,均未出现DNA扩增失败 (表1和图2)。在使用逻辑回归模型对胚胎倍性状态进行统计控制后,DNA扩增失败率与暴露于培养基的持续时间之间的关系,仍然具有统计学意义 (p<.001)。

详见原文表1:根据培养基更换日期和囊胚活检时间,niPGT-A和标准PGT-A之间的DNA扩增率和一致性
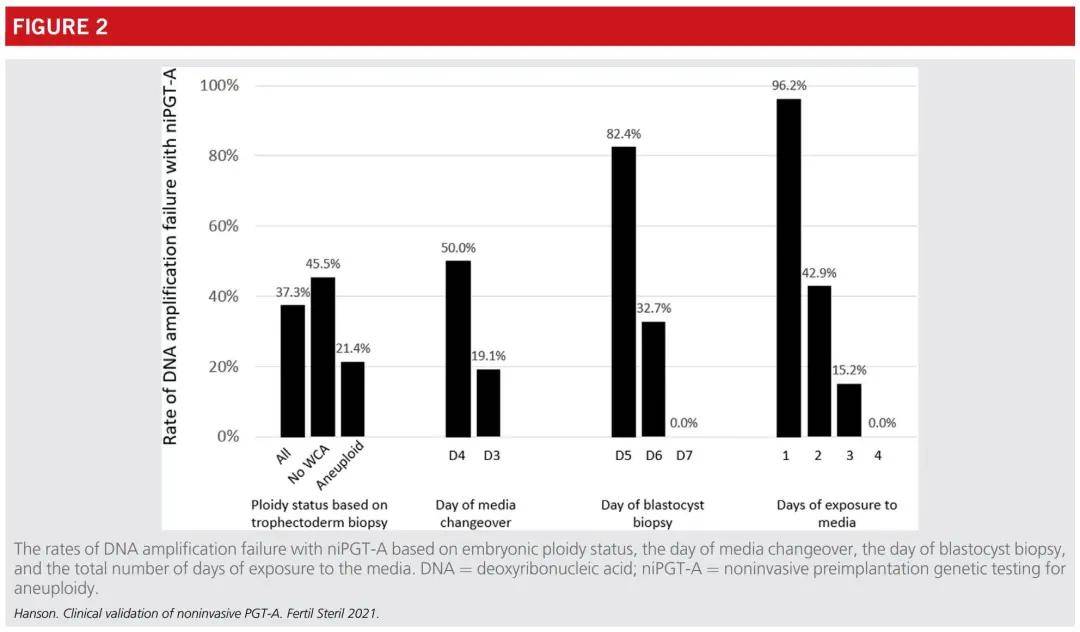
详见原文图2:niPGT-A的DNA扩增失败率取决于胚胎倍性状态、培养基更换日期、囊胚活检时间以及暴露于培养基的总天数
◆ DNA扩增和倍性状态
根据TE活检结果归类为整倍体的胚胎,在niPGT-A中的DNA扩增失败率显著增高;而根据TE活检结果归类为非整倍体的胚胎,在niPGT-A中的DNA扩增似乎更容易。基于胚胎倍性状态的DNA扩增失败率的分析表明,45.5% (50/110) 没有WCA (whole-chromosome aneuploidy,全染色体非整倍体) 和TE活检的胚胎在使用niPGT-A时,出现DNA扩增失败。在根据TE活检结果被认为是非整倍体的胚胎中,只有21.4% (12/56) 出现DNA扩增失败。这些差异具有统计学意义 (P=.03) (图2)。
◆ niPGT-A与TE活检结果的一致性
在104个同时具有niPGT-A和TE活检结果的胚胎中,有42例 (40.4%) 出现涉及到整个染色体的不一致结果。值得注意的是,更换培养基的日期和TE活检的时间并不影响不一致率;无论暴露于培养基的时间长短,不一致率仍然很高 (表1)。
◆ 临床结局
在本研究纳入的166个胚胎中,21.7% (36/166) 进行了胚胎移植。在胚胎移植后,有61.1% (22/36) 的胚胎进展到成功分娩,其余38.9% (14/36) 的胚胎则没有。对于未能进行分娩的胚胎,12个胚胎移植后妊娠试验结果为阴性,1个胚胎移植后出现异位妊娠,1个胚胎移植后出现临床流产。根据niPGT-A的结果归类为非整倍体的三个胚胎,也成功分娩。

◆ niPGT-A样本中的DNA扩增失败率很高,实际上排除了按目前方式操作的niPGT-A在临床上的适用性。
免责声明:市场有风险,选择需谨慎!此文仅供参考,不作买卖依据。
